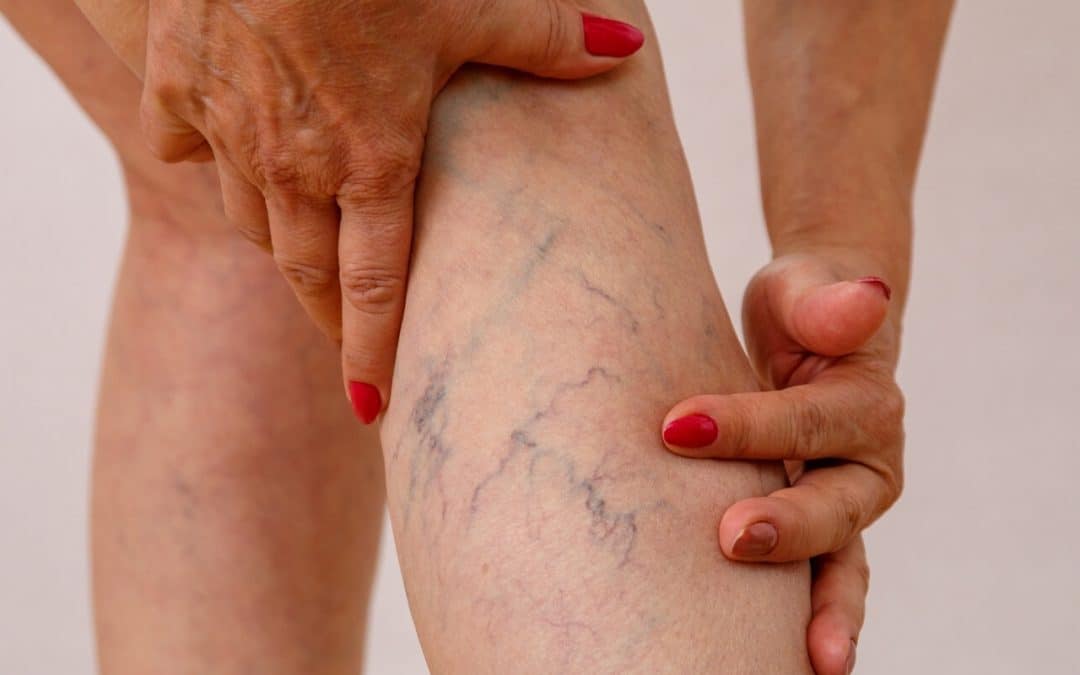
Żylaki – czy to duży problem? Szacuje się, że na choroby żył cierpi od 20 do 50% społeczeństwa. Nie ma w tym nic dziwnego. Przez całe nasze życie pokonujemy dystans długości około 80 tys. kilometrów. Nasze nogi w tym czasie nieustannie narażone są na różnego rodzaju kontuzje. Do tego dochodzą: zmęczenie, genetyka, stojący tryb życia, nałogi oraz choroby cywilizacyjne. Ważne, by z pomocą lekarzy zapobiec zmianom niebezpiecznym dla zdrowia i życia pacjenta. Profilaktyka i prawidłowo prowadzone leczenie żylaków pozwolą na utrzymanie żył kończyn dolnych w dobrym stanie przez całe życie.
Skąd biorą się choroby żył?
W każdej żyle znajdują się zastawki, które kontrolują przepływ krwi. Rolą zastawek jest uniemożliwienie zbierania się jej w jednym miejscu, gdyż siła grawitacji sprawia, że krew automatycznie spływa w dół. Dobrze działające zastawki kierują ruchem i pilnują, by w jednym miejscu nie zebrało się jej zbyt wiele. Te uszkodzone przepuszczają krew do żył kończyn dolnych, które z czasem, by zmieścić nadmiar płynu, rozszerzają się, co w konsekwencji prowadzi do choroby żylakowej.
Tak naprawdę nie wiadomo co sprawia, że zastawki odmawiają posłuszeństwa. Gdyby medycyna znała odpowiedź na to pytanie, zamiast usuwać zmienione chorobowo żyły, leczyli byśmy je.
Żylakom można jednak zapobiegać. Medycyna potrafi wskazać, kto szczególnie bacznie powinien przyglądać się zmianom zachodzącym na nogach.
- Osoby z obciążeniem genetycznym – im więcej członków rodziny boryka się z problemem chorób żył, tym większe ryzyko wystąpienia ich w kolejnych pokoleniach.
- Stojąca postawa ciała – przeciętny Polak waży 83, a Polka 65 kg. To niemało. Jeśli praca wymaga od nas stania przez wiele godzin automatycznie zwiększa się ryzyko zachorowania. W grupie największego ryzyka są przedstawiciele takich zawodów jak: sprzedawcy, fryzjerzy, pracownicy gastronomii, a nawet lekarze i pielęgniarki.
- Okres ciąży i porodu – w ciągu zaledwie kilku miesięcy waga ciała drastycznie wzrasta, a w jamie brzusznej wraz z nowym życiem podnosi się również ciśnienie krwi. Przyszłe i młode mamy powinny szczególnie uważnie przyglądać się zmianom zachodzącym na kończynach dolnych.
- Otyłość – sama w sobie jest już niebezpieczna. Z każdym dodatkowym kilogramem wzrasta ryzyko zachorowania na wiele chorób, przy czym naczynia krwionośne są szczególnie wrażliwe. Krew ma problem z przepływem przez otłuszczone żyły. Dodatkowo wzrasta jej ciśnienie w kończynach, co także sprzyja powstawaniu żylaków.
- Niska aktywność fizyczna – pamiętać należy, że z wiekiem zwalnia metabolizm. Jeśli dodatkowo brakuje nam ruchu, automatycznie zwiększa się ryzyko pojawienia się nadwagi i otyłości, a w konsekwencji m.in. żylaków.
- Noszenie bardzo obcisłej odzieży – zbyt mocno przylegające ubrania utrudniają przepływ krwi w żyłach. Ciągły nacisk może prowadzić do powstawania żylaków.
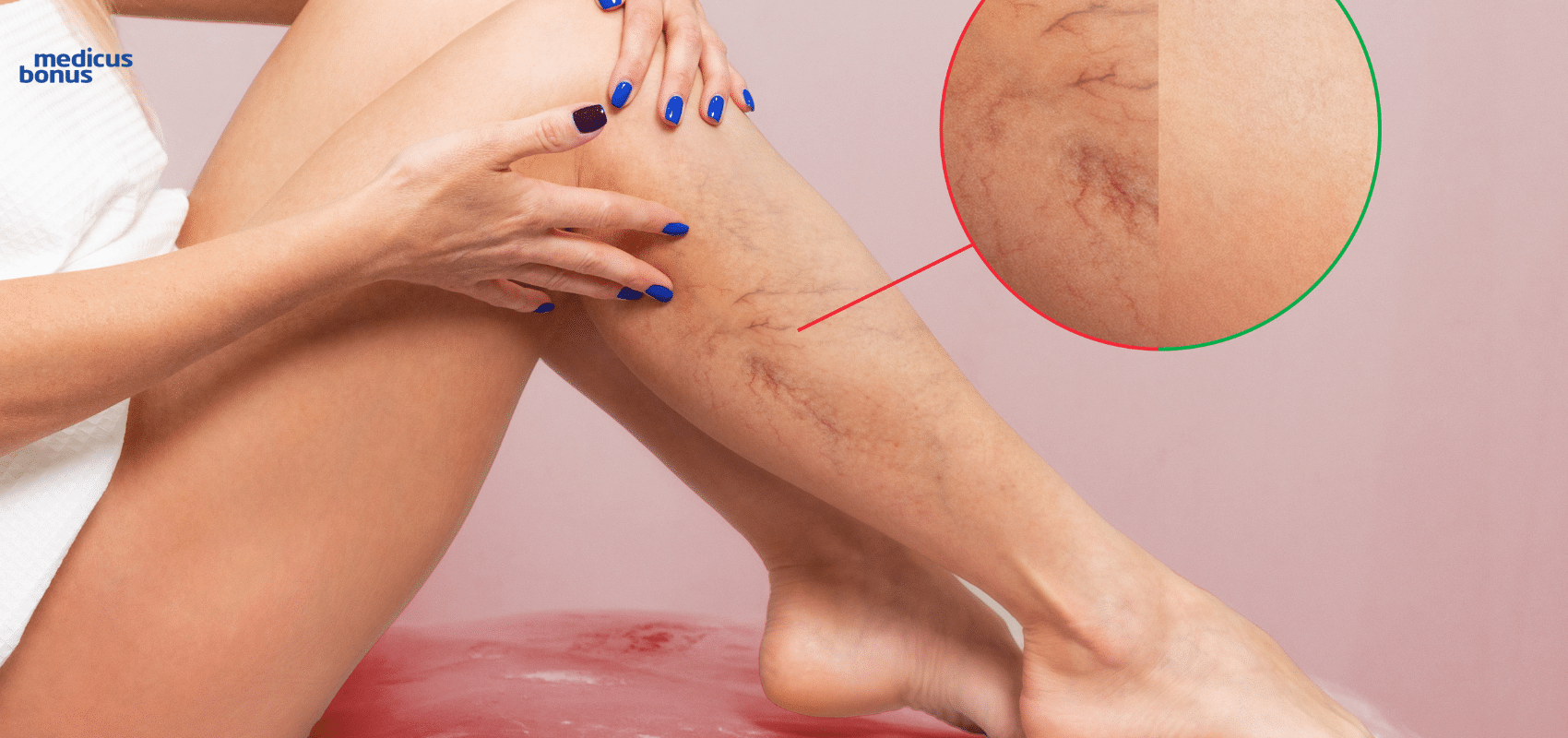
Objawy i konsekwencje chorób żył
Ludzkie ciało działa jak dobrze zaprogramowany komputer. Z biegiem czasu konieczne są jednak regularne przeglądy oraz naprawa wysłużonych elementów. Niestety, wielu naszych przyszłych pacjentów traktuje żylaki jako defekt wyłącznie kosmetyczny i przyjmuje je jako coś naturalnego – będącego konsekwencją wieku lub ciąży. Przypominamy, że na całe życie jest nam dane tylko jedno ciało. A choroby żył wiążą się z wieloma poważnymi, często zagrażającymi zdrowiu i życiu powikłaniami.
Jeśli zauważycie u siebie poniższe objawy – koniecznie zarejestrujcie się na badanie u flebologa – specjalisty chorób żył.
- Uczucie ciężkości i bólu nóg.
- Obrzęki wokół kostek – widoczne zwłaszcza pod koniec dnia lub po długotrwałym staniu. Objaw ten często jest bagatelizowany, gdyż rano problem zwykle znika. Część chorych wiąże ten dyskomfort z noszeniem zbyt ciasnych skarpetek.
- Nocne kurcze łydek.
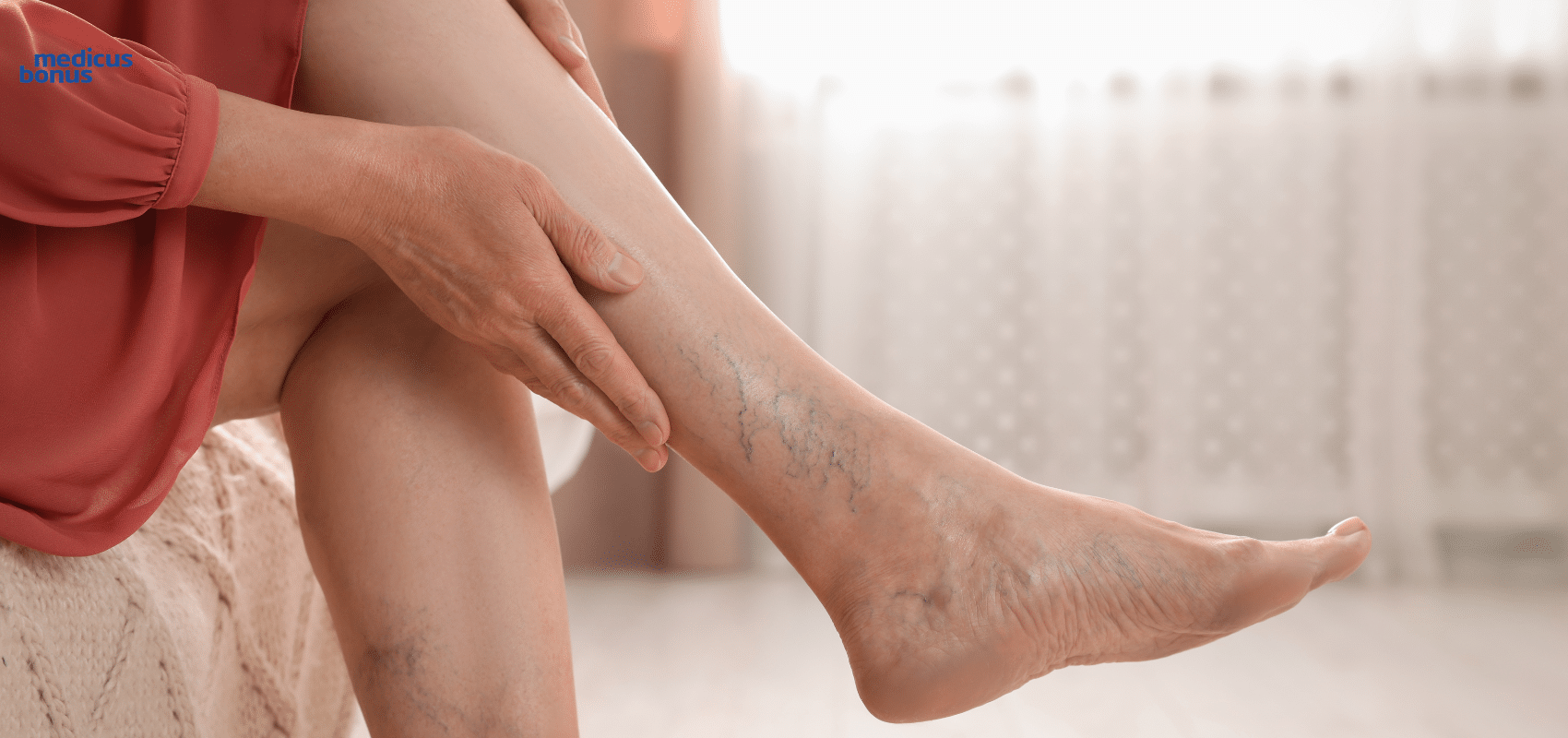
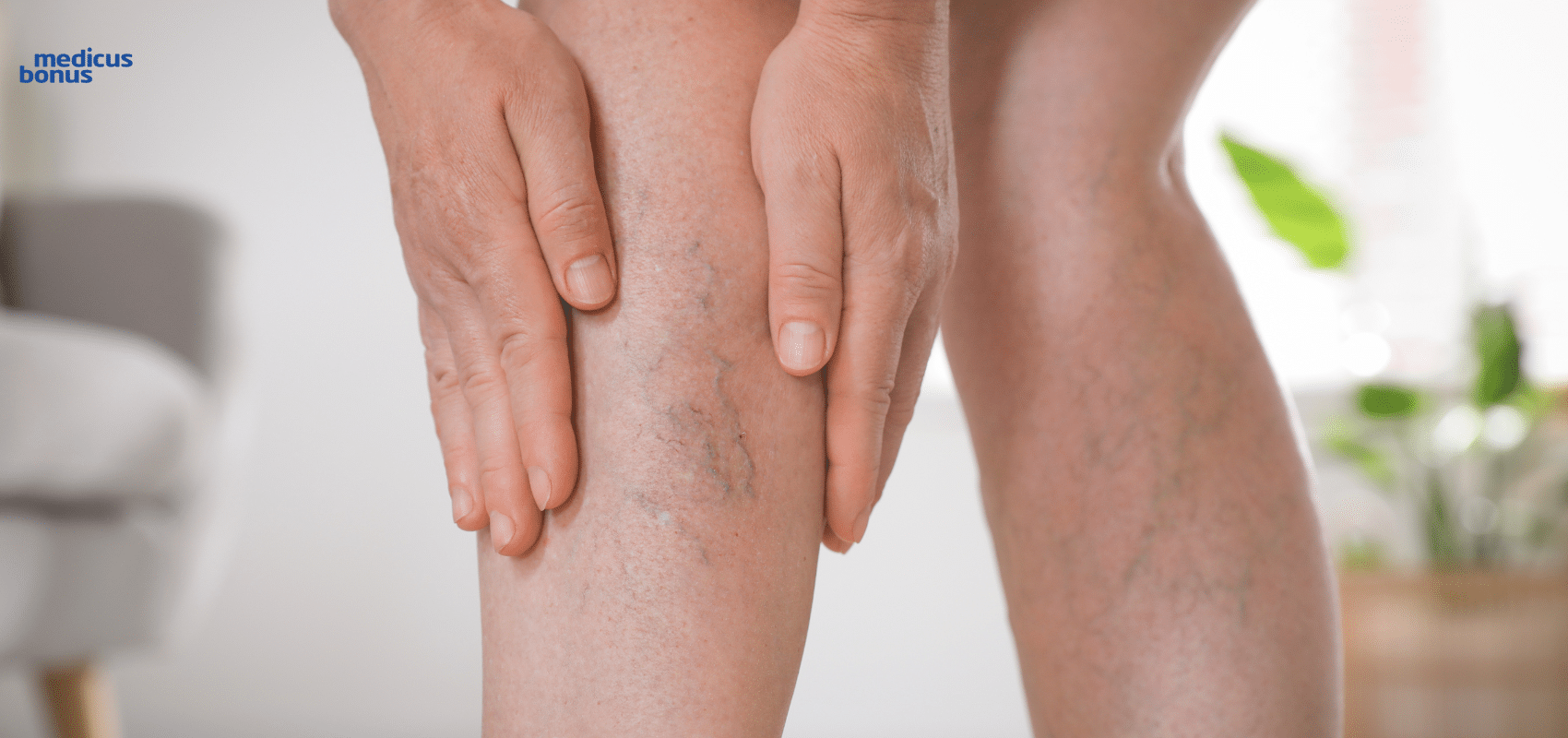
- Pajączki – drobne żyłki mogące pojawić się na każdym odcinku nogi.
- Wypukłe żyły.
- Widoczny, tzw. poskręcany układ żył – świadczy on o już rozwiniętej chorobie.
Nasi rekordziści w Medicus-Bonus potrafili czekać i cierpieć nawet przez kilkadziesiąt lat, zanim zdecydowali się przyjść ze swoimi problemami do poradni na konsultację z lekarzem flebologiem – specjalistą chorób żył.
Zalecamy, by zamiast zwlekać czy próbować leczyć się dostępnymi na rynku popularnymi preparatami, bezzwłocznie udać się do lekarza specjalisty. Reklamowane środki zmniejszają jedynie objawy, ale nie leczą chorób żył. Przypominamy, że medycyna nie zna bezpośredniej przyczyny choroby, stąd niemożliwe jest wynalezienie skutecznego leku.
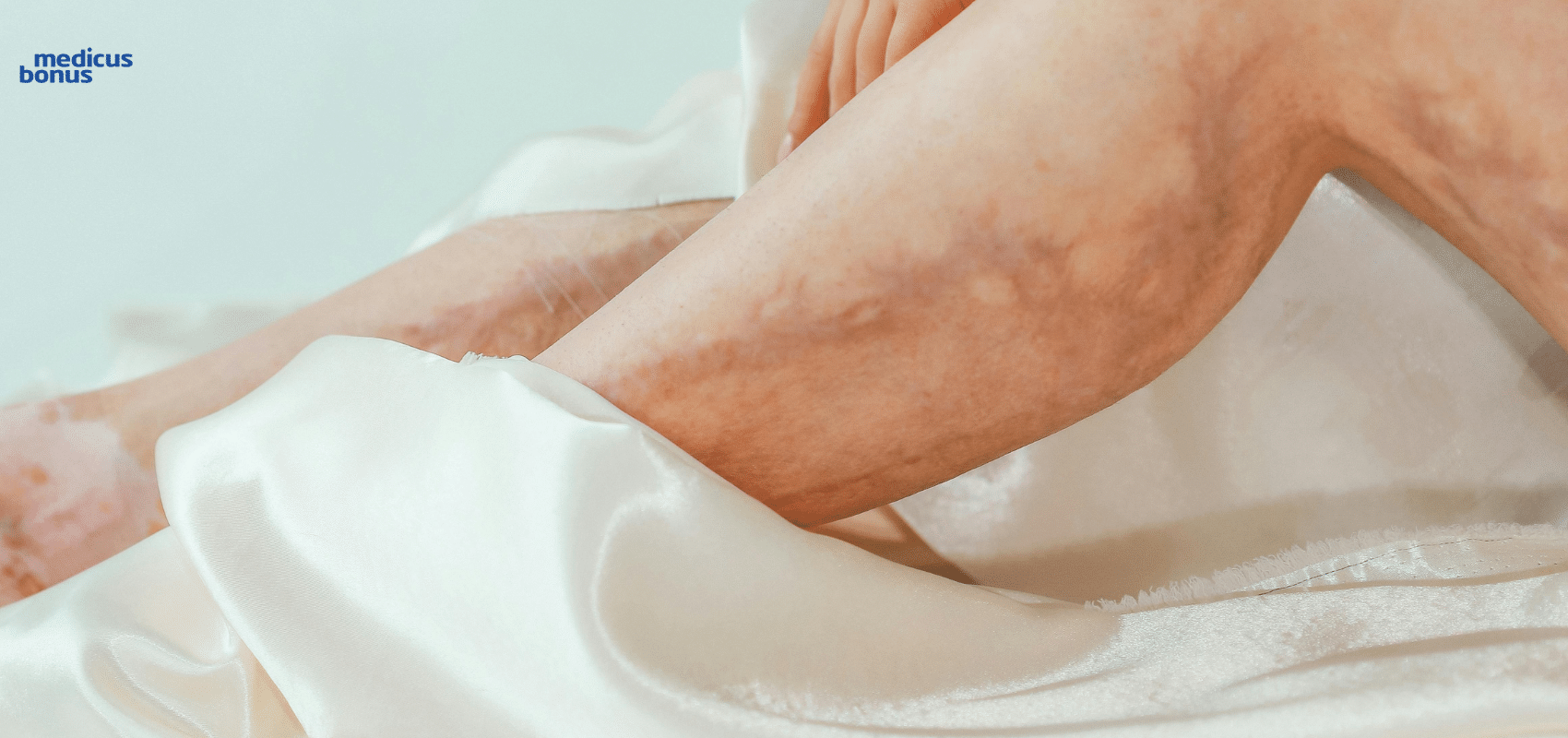
Żylaki – konsekwencje zaniedbania leczenia
Przypominamy, że żylaki nie są jedynie problemem estetycznym. Nawet jeśli ukryjemy je pod odzieżą, to nadal pozostaną niebezpieczne dla naszego zdrowia, a w skrajnych wypadkach, nawet i życia.
- Zbagatelizowana choroba prowadzi do nasilenia się objawów klinicznych w postaci postępującego zwłóknienia podskórnej tkanki tłuszczowej goleni oraz zmian skórnych. Dalsze zwlekanie z rozpoczęciem leczenia skutkuje owrzodzeniem – pojawia się sącząca rana. Otwiera ona drzwi do potencjalnego zagrożenia i w skrajnym wypadku przypuszczalnie obejmie całą goleń. Wówczas jedynym możliwym leczeniem może okazać się amputacja kończyny.
- Zakrzepowe zapalenie żył powierzchniowych – objawia się bolesnym obrzękiem i zaczerwienieniem skóry w miejscu zapalenia. Widać na niej niebiesko-sine, twarde żyły.
- Zakrzepowe zapalenie żył głębokich – obrzęk i ból na całej goleni lub kończyny. Może być ono źródłem najpoważniejszego powikłania – zatoru płucnego. Choroba ta, zanim zaatakuje, przebiega bezobjawowo. Jednocześnie jest, po zawale mięśnia sercowego i udarze, trzecią z nagłych przyczyn śmierci pacjentów. Szczególnie zaniepokoić nas powinny: kaszel, duszności i ból w klatce piersiowej.
- Róża – zaatakowana przez nią skóra ma żywoczerwony kolor, jest cieplejsza od zdrowej tkanki i bolesna przy dotyku. Chorobę wywołują bakterie. Z uwagi na swoją specyfikę bardzo utrudnia leczenie żylaków oraz istnieje ryzyko jej nawrotów.
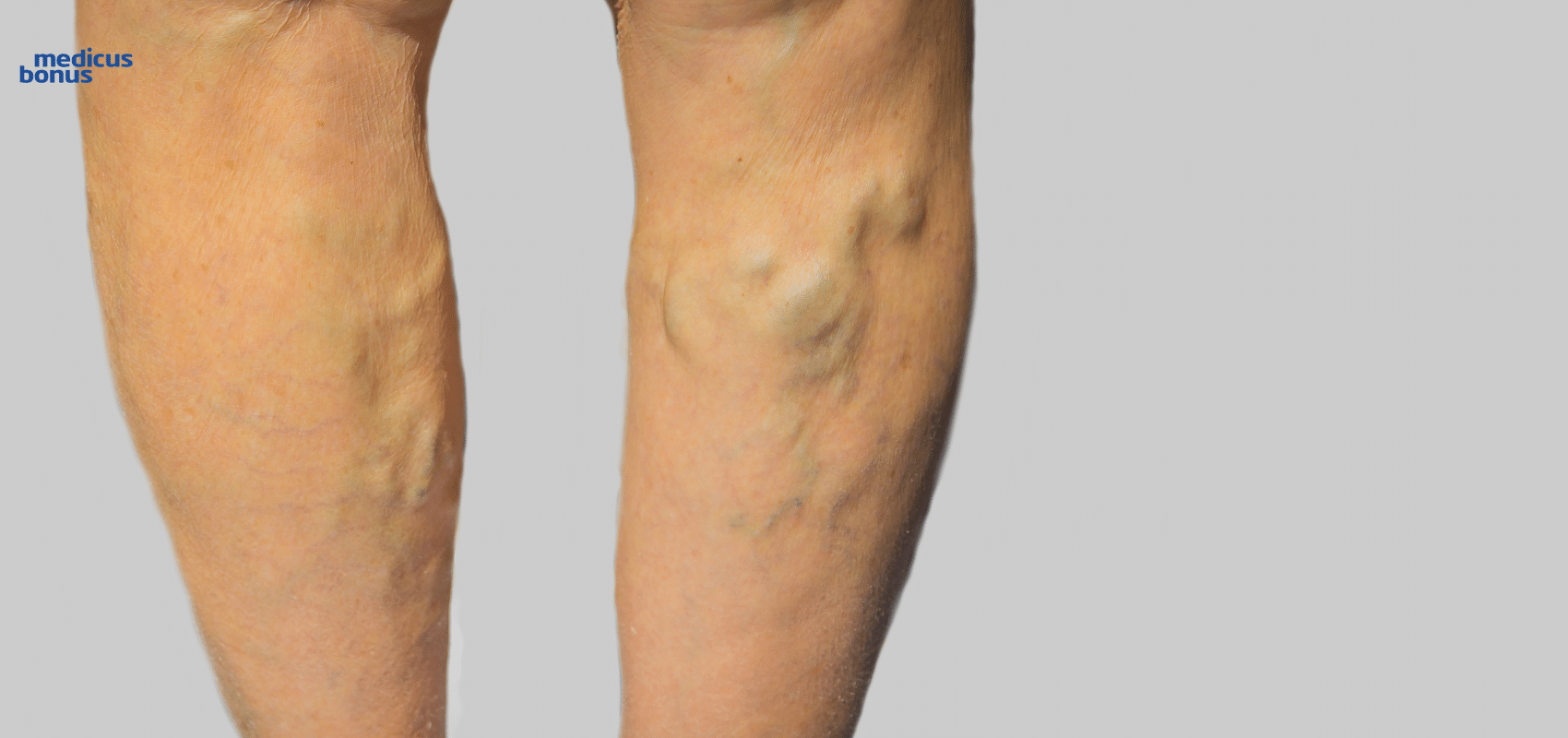
Żylaki rodzaje
Choroba żylakowa jest bardzo podstępna i osobie bez specjalistycznej wiedzy medycznej trudno jest stwierdzić jak bardzo zaawansowane są zmiany zachodzące w naczyniach krwionośnych. Dlatego bardzo ważne jest regularne kontrolowanie stanu nóg.
Lekarze specjaliści wyróżniają kilka rodzajów żylaków.
Teleangiektazje
Inaczej określane są też jako wenulektazje i są niczym innym, jak poszerzonymi naczyniami żylnymi znajdującymi się bardzo płytko w skórze. Osiągają wielkość około 1 milimetra. Stanowią one przede wszystkim defekt kosmetyczny i sporadycznie wywołują dolegliwości bólowe. Mimo wszystko warto pomyśleć o ich usunięciu, gdyż nogi, na których rozsianych jest dużo tego rodzaju żylaków, wyglądają na chore i zaniedbane.
Żylaki siatkowate
Są kilka razy większe od teleangiektazji i osiągają rozmiar około 2-4 milimetrów. Ich ulubionym miejscem na nodze jest dół podkolanowy i boczna powierzchnia kończyny. Pacjenci rzadko zwracają się z nimi do lekarza, gdyż zwykle nie bolą i nie wywołują obrzęków. Nogi z żylakami siatkowatymi wyglądają jednak na chore. Zabieg pozwoli się ich pozbyć i przywrócić nogom piękny, zdrowy wygląd.
Żylaki głównych pni żylnych
To żylaki żyły odpiszczelowej i/lub odstrzałkowej. Znajdują się tuż pod skórą. Te widoczne najczęściej na przyśrodkowej części powierzchni kończyny nazywane są żylakami żyły odpiszczelowej. Jeśli z kolei znajdują się na tylnej powierzchni goleni, mamy do czynienia z żylakami żyły odstrzałkowej. Oba rodzaje mają już większą od opisywanych powyżej średnicę. Wymagają leczenia, gdyż przyczyniają się do powstawania przewlekłej niewydolności żylnej.
Przewlekła niewydolność żylna
To zespół objawów wynikający z utrzymującego się poszerzenia naczyń żylnych i związanym z tym wzrostem ciśnienia żylnego. U pacjentów początkowo, zwykle wieczorami, zaczynają występować niewielkie obrzęki w okolicach kostek. Z czasem dochodzą bóle goleni, kurcze mięśni i wreszcie uwidaczniają się żylaki. Jeżeli chory nie podejmie leczenia, do objawów dołącza stwardnienie skóry i podskórnej tkanki tłuszczowej. Zachodzą też zmiany troficzne skóry, tzn. pojawiają się przebarwienia i zmiany zapalne. Ostatecznie na goleni – zwykle jej przyśrodkowej powierzchni nad kostką – powstaje owrzodzenie. To już ostatni dzwonek do podjęcia leczenia.
Zalecamy, by szczególnie uważać na żylaki i przynajmniej raz w roku wykonywać badania kontrolne u specjalisty flebologa.
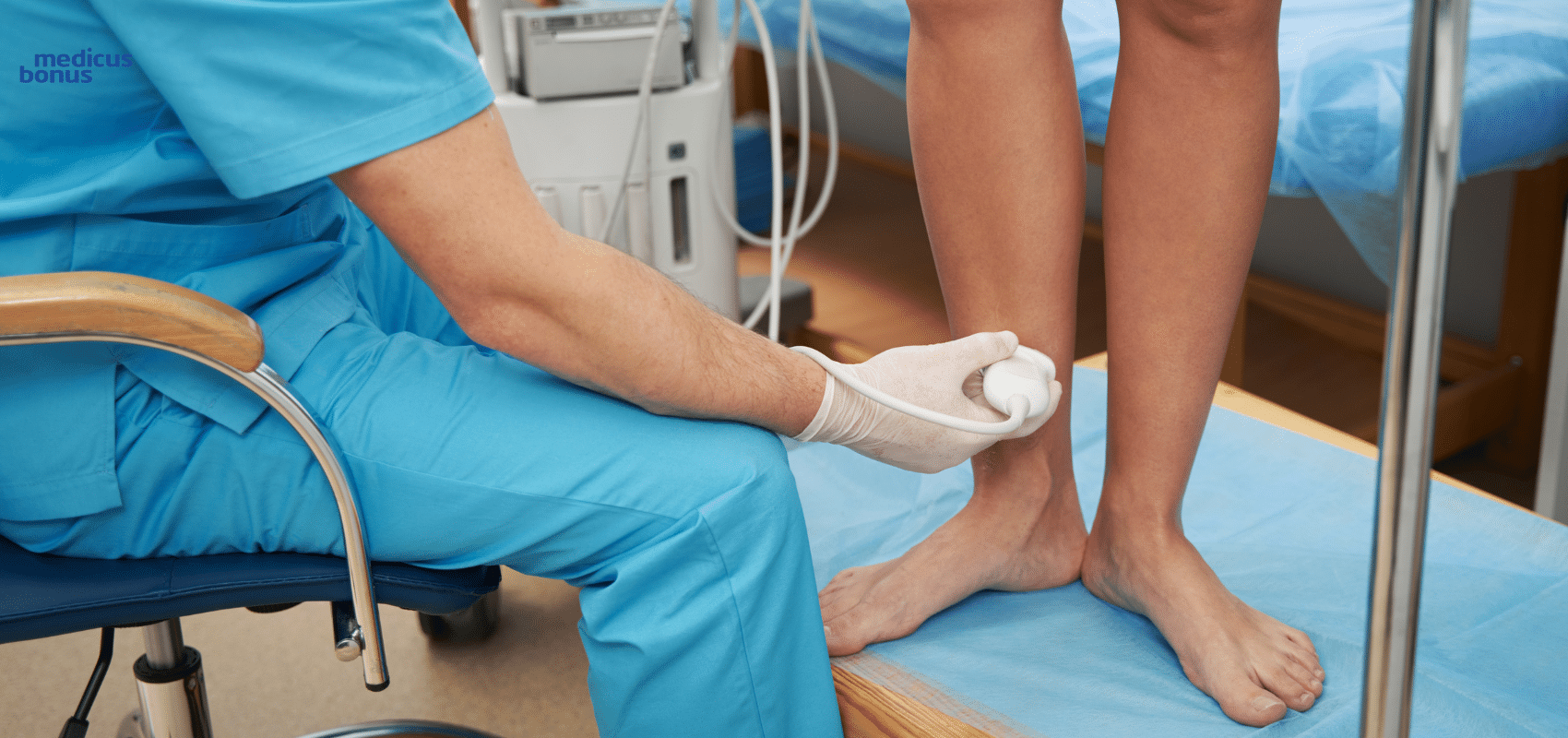
Konieczne badania lekarskie
Lekarze zalecają, by raz w roku, przy okazji badań kontrolnych, zgłosić się na konsultację u specjalisty chorób żył – flebologa. Szczególnie zalecane jest to osobom z grup ryzyka, a więc obciążonym genetycznie i spędzającym większą część dnia w pozycji stojącej.
Badanie lekarskie jest całkowicie bezbolesne i powinno zabrać nie więcej, niż pół godziny. Najpierw jednak lekarz przeprowadza dokładny wywiad z pacjentem odnośnie jego stanu zdrowia. Należy być przygotowanym, że przed diagnozowaniem USG Doppler specjalista poprosi nas o rozebranie się od pasa w dół i pozostanie w bieliźnie. Badanie drożności układu żylnego jest badaniem ultrasonograficznym i polega na przyłożeniu oraz przesuwaniu po powierzchni skóry głowicy posmarowanej żelem.
W przypadku USG Doppler bardzo ważne jest, by ten sam specjalista wykonywał i odczytywał wyniki badania. Pozwala to uniknąć jakichkolwiek błędów podczas interpretacji zapisu USG.
W Medicus-Bonus mamy doskonałych lekarzy, którzy zajmują się pacjentem od pierwszej konsultacji medycznej do opieki pooperacyjnej.
Jeśli wynik badania wskazuje na potrzebę kontynuowania leczenia w warunkach szpitalnych, nasz lekarz wraz z pacjentem omawiają możliwą drogę powrotu do zdrowia. Listę badań koniecznych do wykonania przed hospitalizacją podaje pacjentowi lekarz prowadzący.
Nowoczesne metody leczenia chorób żył
Jeśli chodzi o nowoczesne metody leczenia żylaków szpital Medicus-Bonus cieszy się opinią pioniera. Nasi specjaliści nie tylko wykonują zabiegi, ale i szkolą innych chirurgów w kraju oraz na świecie. Za nami tysiące tysiące udanych zabiegów i zadowolonych pacjentów.
Jesteśmy zwolennikami współpracy z pacjentem. Zależnie od stopnia zaawansowania choroby lekarz wraz z chorym wybierają najdogodniejszą dla niego ścieżkę leczenia.
Decydując się na którąś z nowoczesnych metod leczenia żylaków pacjent zyskuje przede wszystkim czas.
- Przyjeżdża do szpitala w dniu zabiegu.
- Hospitalizacja pooperacyjna nie jest konieczna.
- Zależnie od wykonywanej pracy, pacjent może wrócić do niej nawet następnego dnia po zabiegu.
- Specjalne pończochy uciskowe nosi do 2 tygodniu po zabiegu.
- Chirurg wykonuje maleńkie nacięcia na skórze przez co na nogach nie ma widocznych blizn.
- Dzięki mało inwazyjnym metodom organizm nie jest zbytnio obciążony i rekonwalescencja po zabiegu przebiega bardzo szybko.
- Zabieg można wykonać o każdej porze roku.
Skleroterapia
To metoda leczenia niewielkich żylaków. Polega na wstrzyknięciu do zmienionej chorobowo żyły specjalnego środka obliterującego za pomocą bardzo cienkich igieł insulinowych. Obliteracja dosłownie oznacza usunięcie. Tak też działa wstrzykiwana pianka. Żyła obkurcza się, włóknieje i w ciągu kilku dni staje się niewidoczna. Sam zabieg skleroterapii wykonywany jest bez znieczulenia w warunkach ambulatoryjnych. Trwa zwykle 20-30 minut. W leczeniu teleangiektazji i żylaków siatkowatych stosujemy stosujemy polidokanol w stężeniu od 0,25 do 1%. Po zakończeniu zabiegu na kończynę zakładana jest opaska elastyczne, w której pacjent chodzi zgodnie z zaleceniami lekarza. Uzyskanie zadowalającego efektu wymaga zwykle kilku zabiegów ostrzykiwania. Można je powtarzać co 1-2 tygodnie. W szpitalu Medicus-Bonus stosujemy metodę obliteracji Tessariego polegającą na wstrzyknięciu do żyły specjalnej pianki. Nie rozpływa się ona w żyle i lepiej przylega do ścian naczynia krwionośnego, dzięki czemu minimalizujemy ryzyko komplikacji po zabiegu.
Przeciwwskazaniem skleroterapii są:
- niektóre rodzaje nadciśnienia,
- zakrzepica żył głębokich,
- znaczna otyłość,
- rozległe zakażenia bakteryjne skóry,
- uczulenie na środek obliterujący.
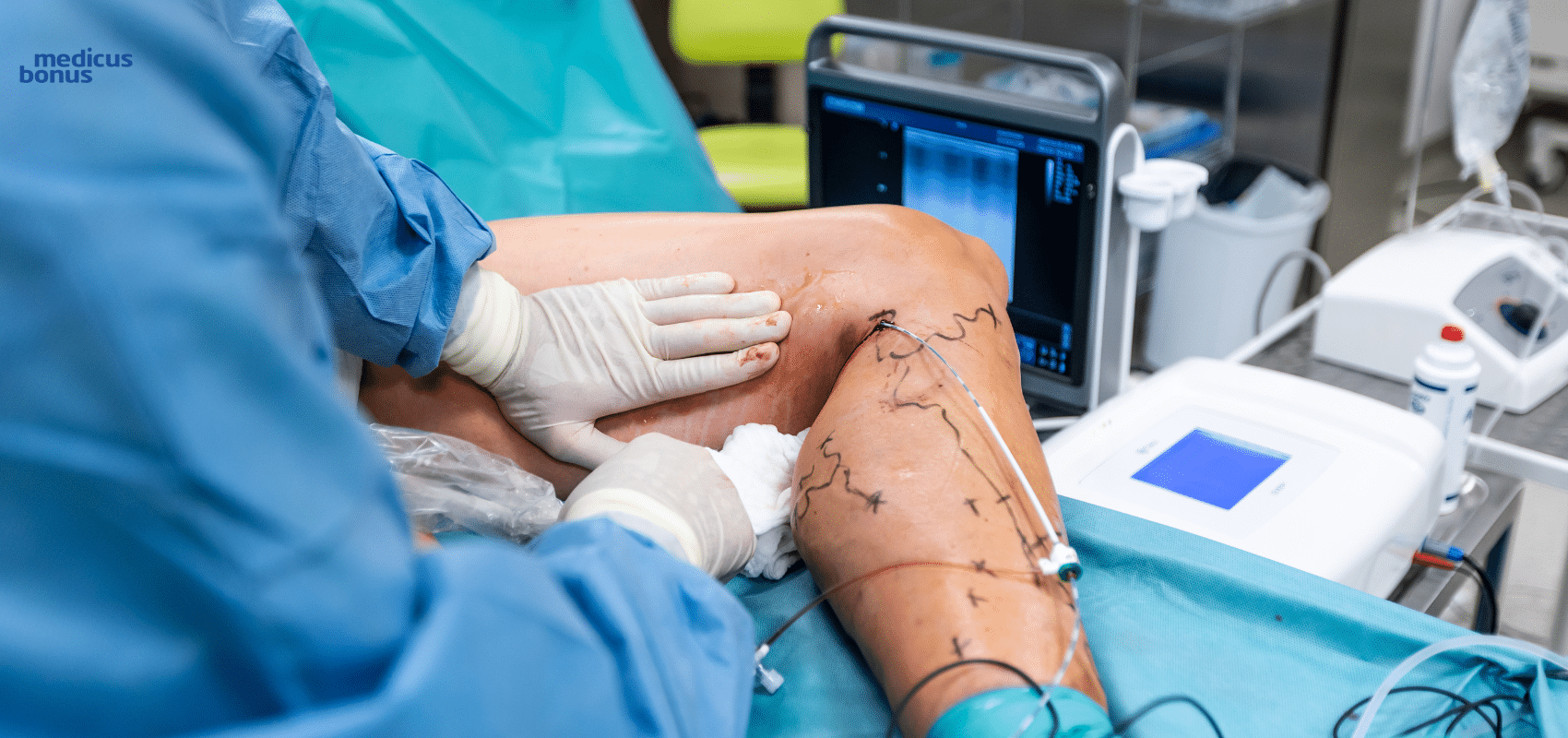
SVS – leczenie żylaków parą wodną
To polecana przez nas wewnątrznaczyniowa metoda leczenia żylaków. Niewydolną żyłę zamyka się za pomocą wysokiej temperatury. Do jej pozyskania wykorzystujemy parę wodną. Stosujemy tzw. tumescencję, czyli ostrzyknięcie żyły z użyciem cewnika, przez który dociera para z roztworem soli fizjologicznej i lidokainą. Dzięki temu zabieg jest bezbolesny, zwiększa się skuteczność zabiegu oraz pochłonięty zostaje nadmiar ciepła.
Proces jest na tyle mało obciążający, że nie stosujemy znieczulenia zewnątrzoponowego. Duża liczba zastrzyków może jednak czasem powodować ból. W takiej sytuacji przerywamy zabieg i stosujemy środki mające temu zapobiec. Po zakończonej procedurze pacjent ma zakładane pończochy kompresyjne. Jest też w pełni sprawny i po końcowych zaleceniach lekarza może wrócić do swoich codziennych aktywności.
VariClose – leczenie żylaków specjalnym klejem
To jak dotąd najnowocześniejsza metoda leczenia żylaków. W porównaniu do pozostałych zabiegów, pacjent pozostaje najmniej narażony na dyskomfort związany z bólem. Chorobowo zmienione naczynia zamyka się przy użyciu specjalnego kleju. Zabiegowi poddawane są głównie pnie, tj. żyła odpiszczelowa lub odstrzałkowa. Najpierw lekarz wykonuje wkłucie do naczynia, następnie przez wenflon wprowadza dren aż do ujścia żyły. W dalszej kolejności chirurg pod kontrolą USG podaje klej i stopniowo wyciąga cewnik jednocześnie uciskając głowicą naczynie. Zamknięte naczynie stopniowo się zrasta i finalnie po kilku tygodniach znika.
Pacjent opuszcza szpital praktycznie zaraz po wykonaniu zabiegu. Nie jest też wymagane noszenie opatrunków uciskowych, a powrót do całkowitej sprawności przebiega niemal natychmiastowo.
Od razu po zabiegu widoczny jest wyraźny efekt kosmetyczny – znikają wypukłe żyły. Na pełną ocenę skuteczności zabiegu należy poczekać do kilku tygodni. Żylaki narastające w ciele pacjenta latami nie znikają w ciągu jednego czy dwóch dni. Należy zatem uzbroić się w odrobinę cierpliwości.
Tradycyjne metody leczenia chorób żył
Lekarze usuwają żylaki już od 1905 roku. Choć wiele przez ten czas się zmieniło, to niektóre nadal stosowane metody leczenia mają już po kilkadziesiąt lat. Część z nich w Medicus-Bonus wykorzystujemy jako uzupełnienie nowoczesnych zabiegów dla lepszego efektu kosmetycznego. Są też zabiegi, których już nie wykonujemy, choć nadal znajdują się w ofercie części placówek medycznych.
Miniflebektomia Mullera
Metoda ta znana jest już niemal od półwiecza i zaliczana do mało inwazyjnych sposobów leczenia chorób żył. Zabieg wykonywany jest w trybie chirurgii jednego dnia w znieczuleniu miejscowym. Chirurg wykonuje małe 1-2 milimetrowe nacięcia na skórze i przy pomocy haczyków chirurgicznych usuwa żylaki. Nacięcia nie wymagają późniejszego szycia, a po wygojeniu blizny praktycznie są niewidoczne. Po zabiegu na kończynę zakładana jest opaska elastyczna, w której pacjent chodzi zgodnie z zaleceniami lekarza.
W szpitalu Medicus-Bonus wykorzystujemy tę metodę głównie jako uzupełnienie nowoczesnych sposobów leczenia, dla lepszego efektu estetycznego.
Operacja sposobem Babcocka
To najstarszy wykonywany do tej pory sposób usuwania żylaków. Stosuje się go u pacjentów, u których doszło do niewydolności zastawek żyły odpiszczelowej. Metoda ta jest bardzo inwazyjna i obciążająca dla organizmu chorego. Pacjent po zabiegu potrzebuje dużo czasu, by wrócić do codziennej aktywności. Z uwagi na dobro pacjenta, a więc długi okres rekonwalescencji i często występujące powikłania po zabiegu, w szpitalu Medicus-Bonus nie wykonujemy zabiegów tą metodą.
Możliwe powikłania po operacji żylaków
Każdy zabieg wiąże się z pewnym ryzykiem. Żaden lekarz nie zagwarantuje pacjentowi, że przebieg leczenia minie bez powikłań. Naszym obowiązkiem jest podjęcie wszystkich możliwych działań, by do tego nie doszło.
Co może się wydarzyć?
Nawroty żylaków
Po usunięciu chorej żyły, nie możemy obiecać pacjentowi, że żylaki nie wrócą. Staramy się zmniejszyć ryzyko opierając się na nowoczesnych, sprawdzonych metodach, a także kierując się zaleceniami dostępnymi w publikacjach oraz podręcznikach naukowych. Opieramy się też na własnym doświadczeniu, z którego korzystają lekarze flebolodzy na całym świecie.
Zakażenie ran
Do zakażenia rany może dojść zarówno z winy lekarza, jak i pacjenta. Niezwykle ważna jest higiena, dlatego nasze gabinety zabiegowe oraz sala operacyjna spełniają najwyższe standardy bezpieczeństwa. Pewne ryzyko zakażenia występuje także u:
- chorych z otyłością,
- cukrzyków,
- osób palących papierosy,
- pacjentów z niewyleczonymi zębami.
Choćby częściowa redukcja masy ciała, zaprzestanie palenia tytoniu, troska o wyrównanie cukrzycy czy wizyta u stomatologa, zwiększają szansę na wolny od komplikacji, bezpieczniejszy zabieg.
Bardzo ważne jest także golenie owłosienia na nogach przed zabiegiem. Prosimy naszych pacjentów o niewykonywanie tej czynności samodzielnie w domu, gdyż zwiększa się ryzyko zakażenia rany.
Jeśli zabieg ma być wykonywany w znieczuleniu prosimy też o zmycie/usunięcie hybryd z paznokci. Stan pacjenta jest cały czas monitorowany, m.in. przy pomocy pulsoksymetru założonego na palec. Lakier na paznokciach może fałszować wyniki.
Mimo wszystkich podjętych działań zapobiegawczych, u pacjentów mają prawo wystąpić pewne powikłania po zabiegu:
- Krwiaki o różnej wielkości mogące wywoływać dolegliwości bólowe oraz stan podgorączkowy. By przyspieszyć ich wchłanianie zaleca się stosowanie leków zawierających heparynę.
- Zaburzenia czucia związane z uszkodzeniem lub uciskiem nerwów czuciowych. Najczęściej zlokalizowane są one na przedniej powierzchni dolnej części goleni w okolicy mostka. Zwykle dość szybko ustępują samoistnie.
- Uszkodzenia układu chłonnego i zakażenia występują bardzo rzadko.
- Do najgroźniejszego powikłania po skleroterapii może dojść, gdy substancje chemiczne przenikają do żył głębokich, co grozi zakrzepowym zapaleniem żył. Efektem niepożądanym jest też wydostanie się wstrzykiwanego preparatu do skóry, co może wywołać jej owrzodzenie. W miejscu wstrzyknięcia preparatu mogą pojawić się także przebarwienia skóry.
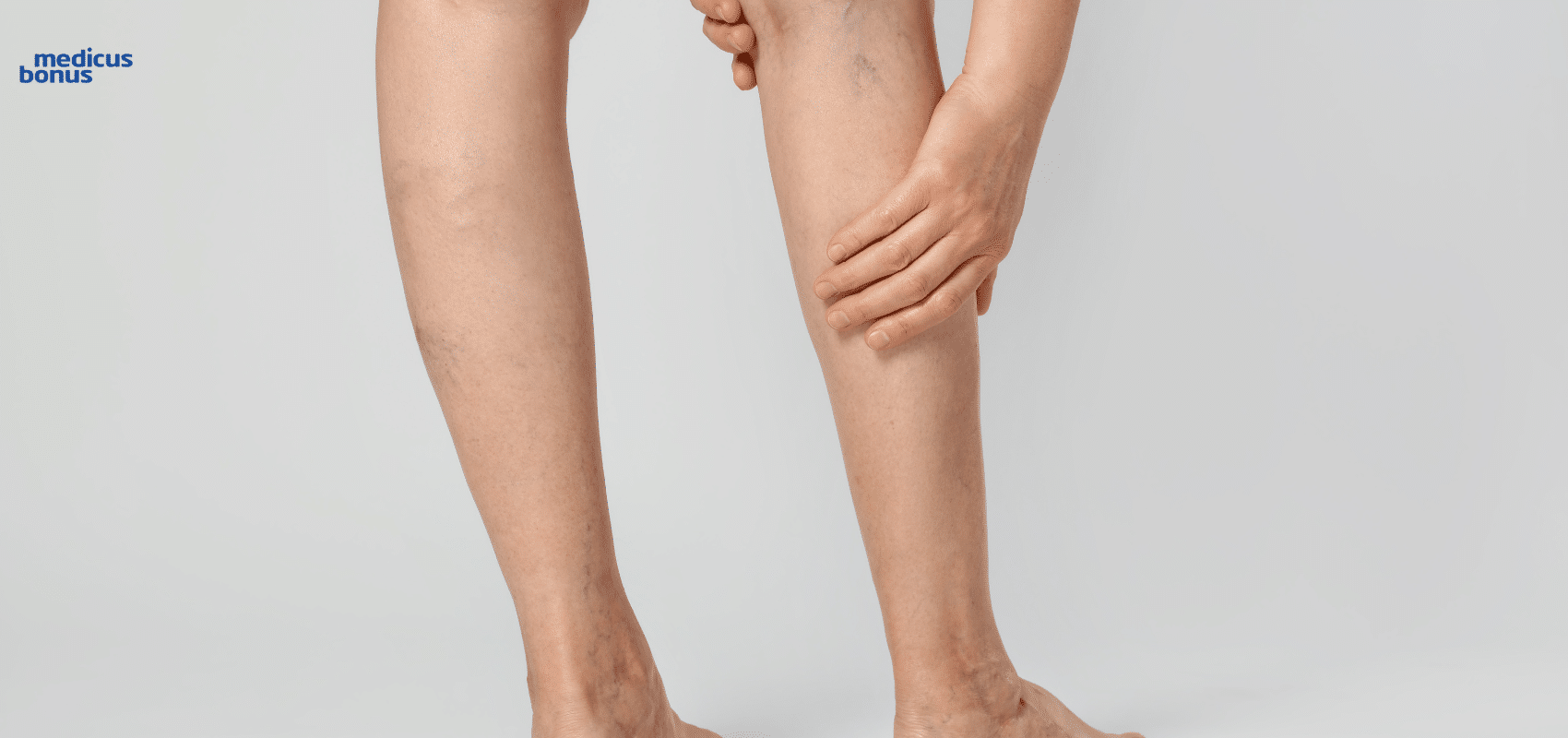
Żylaki – gdzie leczyć?
Zachęcamy wszystkich z grupy ryzyka lub podejrzewających u siebie chorobę żył o skonsultowanie się z lekarzem flebologiem w swojej okolicy i wykonanie badania USG Doppler. Powyższy artykuł stanowi przede wszystkim kompendium wiedzy na temat chorób żył i w żaden sposób nie można traktować go jako podstawy do diagnozy. Po nią oraz po dalsze leczenie zapraszamy do naszych specjalistów.
Plac Kolegiacki 12A
tel. 609 747 005
Plac Armii Poznań 3
tel. 601 699 008
ul. Przemysłowa 42
tel. 67 26 21 300
ul. Dworcowa 10
tel. 61 811 30 57
Uwaga! Wszystkie zamieszczone w artykule treści mają charakter informacyjny w żadnej mierze nie mogą być podstawą do samodzielnego stawiania diagnozy i ustalania ścieżki leczenia. Każdy etap terapii powinien być konsultowany z lekarzem specjalistą, a jego zalecenia przestrzegane.
Zobacz też:

dr n. med. Krzysztof Galbas
chirurg flebolog
Specjalista chirurgii ogólnej, flebolog, współwłaściciel firmy Medicus Bonus. Pacjentów przyjmuje również w przychodniach: Medicus Bonus w Wągrowcu, Medicus Bonus w Poznaniu przy Placu Kolegiackim 12a oraz Gabinetach Lekarskich Grochowska9.
Specjalizuje się w leczeniu żylaków kończyn dolnych i przepuklin. Oprócz tradycyjnych metod terapii przewlekłej niewydolności żylnej stosuje z powodzeniem nowoczesne rozwiązania. Przeprowadza zabiegi „klejenia żylaków” metodami VenaBlock i VenaSeal oraz ich zamykania przy pomocy pary wodnej – Steam Venous Scierosis (SVS).
Dr n. med. Krzysztof Galbas ukończył Akademię Medyczną im. Karola Marcinkowskiego w Poznaniu oraz studia podyplomowe z zakresu zarządzania w opiece zdrowotnej. Posiada specjalizację II stopnia z chirurgii ogólnej, uczestniczy w licznych sympozjach naukowych.